リハビリ×再生医療(幹細胞治療)が支える動ける未来(膝編)
2026年04月06日(月)
こんにちは。お茶の水セルクリニック院長の寺尾です。
今回は、セミナーでお話しした「リハビリ×再生医療(幹細胞治療)」というセミナーの内容をお届けします。
膝の痛みは「年齢のせい」で片づけられがちですが、実際はもっと複雑で、だからこそ“やり方次第”で状況が変わる余地があります。
膝の痛みでお悩みの方が、ご自身の状態を理解するきっかけになれば嬉しいです。
膝の痛みは、楽しさと健康寿命に直結する
日本で症状が多いものとして、腰痛が一番、次が膝の痛みと言われています。
膝が痛くなると、外出や旅行、スポーツなど「人生の楽しいこと」が一気に減ってしまう、これは現場でも強く実感します。
膝は移動能力の“要”なので、膝が痛い→出かけない→筋肉が落ちる、という流れが起きやすいんですね。
出かけなくなると筋肉量が落ち、いわゆるフレイル(介護の手前の状態)に入りやすくなります。
さらに進むと介護につながる可能性が高まっていきます。
実は介護の入り口として、整形外科が扱う運動器(筋肉・関節)の症状が深く関わっていると言われるくらいです。
また「痛み」そのものが、生活の質だけでなく健康にも影響する、というデータもあります。
もちろん背景は複雑ですが、痛みがある状態が続くことは、それだけ体にとって大きな負担になります。
だからこそ膝の痛みは、放置せずに“管理する”価値があるテーマだと思っています。

「年齢のせい」だけじゃない。膝痛は複数の原因が重なって起きる
膝の痛みは年齢だけで決まるわけではありません。
年齢が高くても痛くない方がいますし、若くても痛くなる方もいます。
この違いは何かというと、関節の炎症の有無、関節の安定性、生活様式などの環境要因が絡み合っているからです。
変形性膝関節症は「単一の原因で起こる病気」ではなく、複数の要因が重なって症状が出るタイプの病態と考えられています。
つまり、何か1つだけ解決すればすべて終わる、という単純な話ではありません。
その分、どこに問題があるかを整理できれば、取り組み方が見えてくる、という側面もあります。
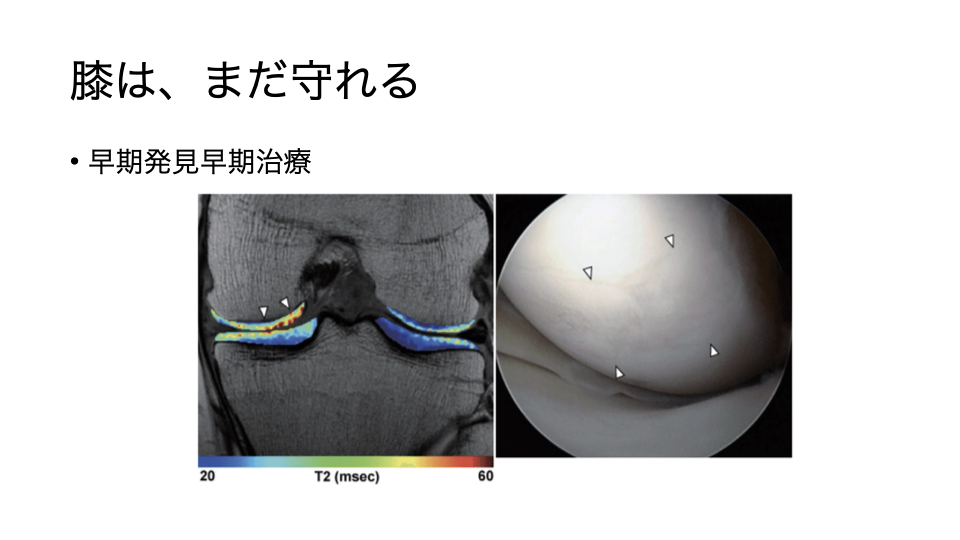
膝の構造と、痛みが生まれるメカニズム
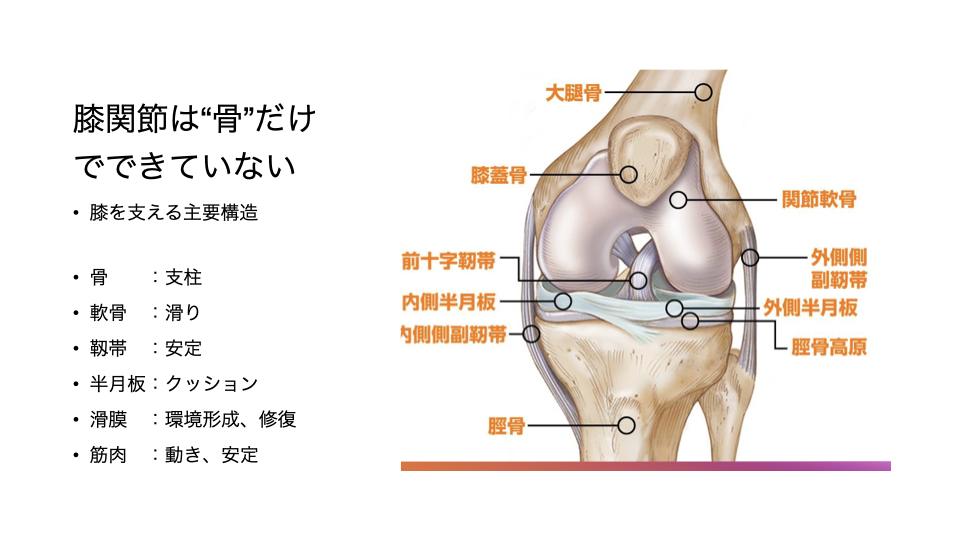
膝関節は、骨だけでできているわけではありません。
支柱としての骨、滑りを担当する軟骨、安定性を担当する靱帯、クッションとしての半月板、そして関節を包む膜である滑膜など、さまざまな要素が組み合わさって膝の機能が成り立っています。
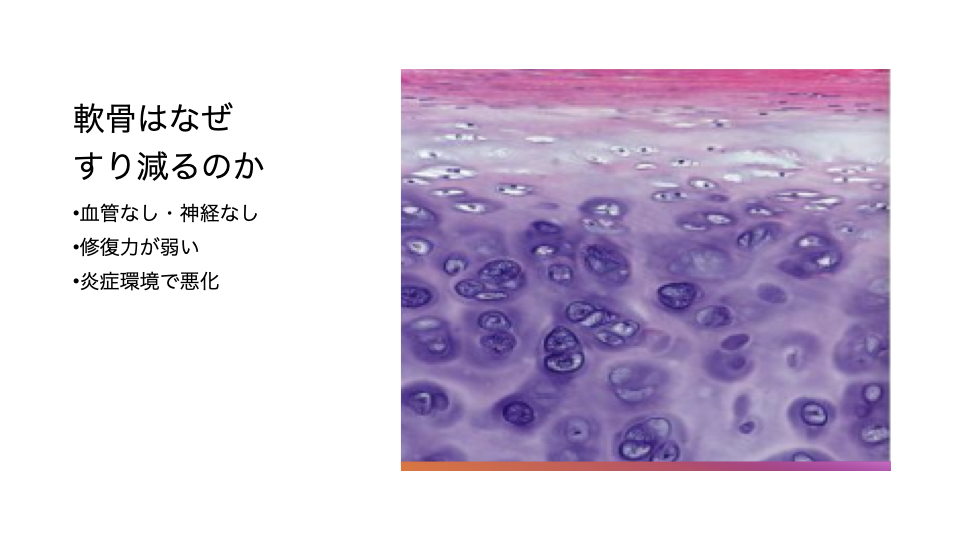
軟骨は膝でいうと厚みが約3mmほどですが、層構造を持ち、表面がツルツルしていることで負担を逃がしています。
ただ、軟骨の最大の特徴は「血管がない」ことです。
血管がないということは、修復のための細胞が入りづらい。
結果として修復力が弱く、ダメージが蓄積しやすい、という弱点になります。
加えて軟骨は神経もほとんどありません。
軟骨そのものは痛みを感じにくいのですが、傷みが進むと下の骨から神経が入り込むことがあり、圧がかかるだけで痛みのスイッチが入りやすい状態が生まれます。
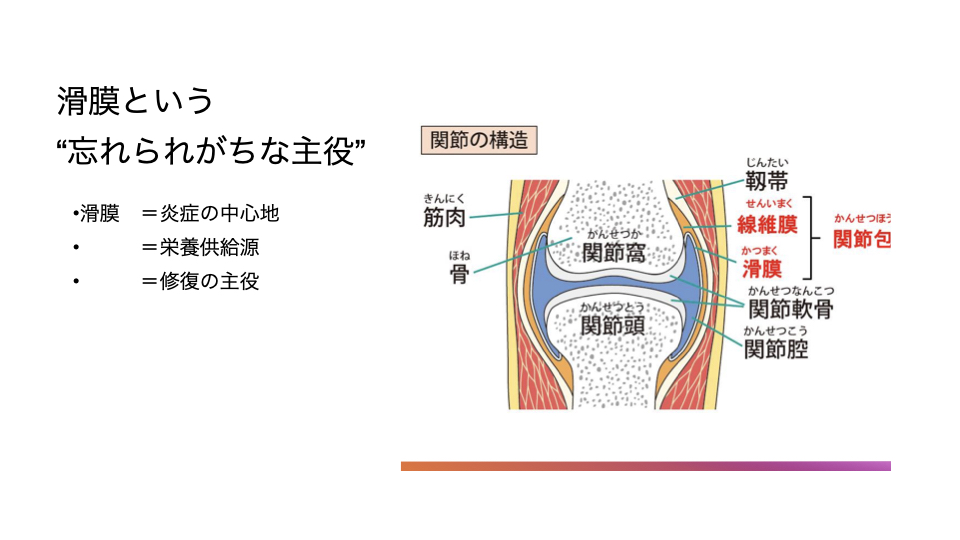
そして最近、より重要視されているのが滑膜です。
滑膜は炎症を起こして痛みの元になるだけでなく、関節内に栄養を届けたり、細胞の供給源になったり、修復や安定性の“主役”になり得ると考えられています。
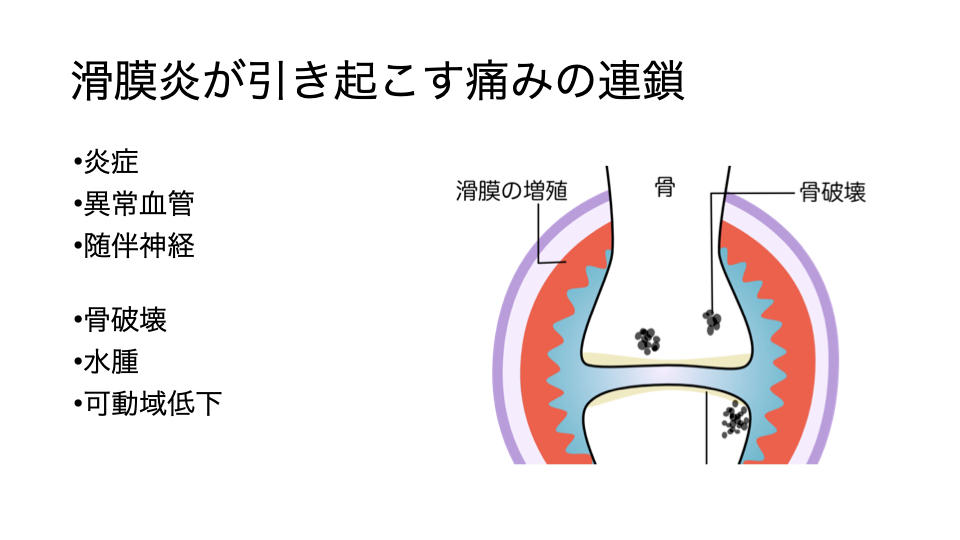
滑膜が傷んで余分な血管が増えると、そこに神経が入り込んで痛みの原因になることもあります。
さらに「水が溜まる(関節水腫)」ことで関節がパンパンに膨らみ、その膨らみ自体が痛みや動きにくさにつながり、動かないことで硬さが増してまた痛む、という悪循環が起こることもあります。
加えて、構造だけではなく“動きの不安定性”も痛みに関わります。
軟骨が減ってガタつきが出たり、靱帯が緩んでぐらつきが出たりすると、その不安定性が痛みにつながり、さらにダメージを重ねやすくなります。
膝の痛みは、こうした構造・炎症・力学が複雑に絡み合って起きているのが実情です。
「細胞」と「リハビリ」を組み合わせる
本来、人の体には治る仕組みがあります。
怪我をすれば血が出て、かさぶたができて、埋まっていく。
ところが、その治る仕組みを担う“細胞”が少ない場所は治りにくい。
関節の中は周囲ががっちり固められていて、修復しようとしても動きづらい構造でもあります。
修復を担当する幹細胞は血管の周りに存在することが多いのですが、関節の中は血管がないため幹細胞が入りづらい。
滑膜のところまでしかいないと言われるのは、そのためです。
結果として修復メカニズムが弱く、治りきらずに傷が残り、凸凹がさらに傷を深くする、という流れになりやすい。
そこで、幹細胞治療で“修復力の底上げ”を狙う、というのが再生医療の考え方の一つです。
ただし、ここで大事なのは「細胞を入れたら終わり」ではないことです。
細胞は、入れたあと周囲の環境を見ながら“何をするか”を決めるような側面があります。
動いている環境では軟骨ができやすい一方、動かない環境では硬い関節が出来上がってしまうこともある。
つまり、細胞だけ入れても“正しい方向性”は作りきれないことが多いんです。
さらに再発予防の視点も欠かせません。
修復された組織が特別に強くなるわけではないので、同じ負担をかければまた傷みやすい。
だからこそ、体の使い方を整えるリハビリが必要になります。
逆に、リハビリ側から見ても、炎症が強すぎる時は動かすきっかけが作りにくいことがあります。
そういう時に細胞の力を借りて“動ける状態”を作り、そこからリハビリで整えていく。
こうした双方向の組み合わせが、「リハビリ×再生医療」の本質だと考えています。
幹細胞治療の流れ(採取・培養・投与)
幹細胞治療は基本的に3ステップです。
1)体から細胞を「採取」する
2)必要な細胞数まで「培養」する(培養しない方法もあります)
3)増やした細胞を体に「戻す」
近年は体の負担を減らすため、少ない採取量から細胞を増やす考え方が主流です。

培養には清潔な環境が欠かせず、塵がほとんどない環境(クリーンベンチなど)で細胞を増やします。
こうした環境があるからこそ、少ない細胞をしっかり増やすことが可能になります。

投与方法としては、関節の場合は局所投与(関節内注射)が基本です。
メリットは、狙った場所に高濃度で細胞を届けやすいこと。
一方で、細胞数が多い場合は一時的に腫れや痛みが出ることがあります(多くは時間とともに落ち着きますが、投与してみないと分からない部分でもあります)

治療を受ける際は、その可能性も含めてきちんと説明を受けた上で進めることが大切です。
膝は「守れる」方向に進んできている
膝の治療は、保存療法と人工関節手術の間に大きなギャップがありましたが、再生医療はその選択肢を広げる可能性があります。
ただ、より大事なのは「手術の話が出るもっと前」に、状態を把握して手を打てるかどうかです。
早期発見・早期介入ができれば、より良い方向に進む余地が出てきます。
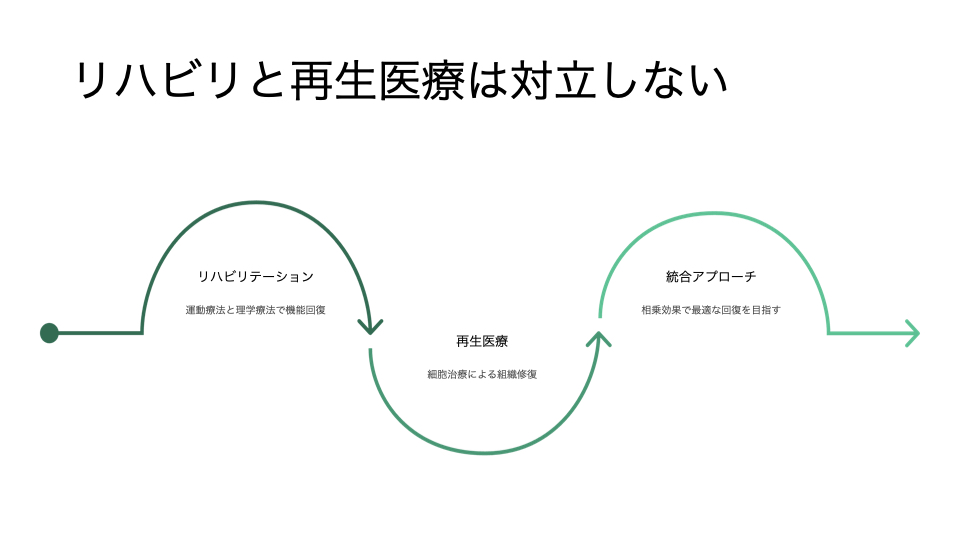
そして何より、リハビリと再生医療は対立しません。
リハビリを土台に体づくりを進め、必要に応じて再生医療を組み合わせることで、より良いコンディションを作ることができます。
膝を守れれば、やりたいことを諦めなくて済む時間が増える。
私たちは「膝を守って、楽しい人生を」という考え方で治療を提供しています。
もし膝の痛みや治療選択で迷っていることがあれば、「話を聞きに行くだけ」でも構いません。
状態に応じて、再生医療が適していればそのお話をしますし、そうでなければ別の治療をご提案します。気軽にご相談ください。
※今回の内容は以下の動画でも見ることが可能です。
何かご不明な点等ございましたら、当院の公式サイトからお気軽にお問い合わせください。
最新のお知らせ
- 2026/04/06
- リハビリ×再生医療(幹細胞治療)が支える動ける未来(膝編)
- 2026/02/26
- 幹細胞の点滴治療について
- 2026/02/19
- 佐藤先生に聞いてみよう股関節手術とロボット支援手術
- 2026/01/28
- 【無料セミナーのご案内】リハビリ×再生医療で支える「動ける未来」―膝編―
- 2026/01/26
- レントゲン検査・CT検査・MRI検査の違い




